公開日
より良い環境でより良い状態で治療をするためのchoiceとantenna
【佐久平エンゼルクリニック 政井 哲兵 先生】

2022年4月から不妊治療の保険診療が始まり、半年が過ぎました。
保険診療が始まってから、不妊治療が受けやすくなったという声、医療費が安くなってよかったという声があるなか、これまでの治療方法が続けられずに不安を感じたり、年齢制限や回数制限のある体外受精治療に戸惑いを感じるカップルもいます。とくに40歳を過ぎてからの体外受精の回数制限は3回と厳しく、40歳未満のカップルでも、すでに保険診療による体外受精となる6回を受け終わったカップルもいるようです。
そこで、今後、どのように治療を進めたらいいのかを考えた時、自由診療で体外受精を続けるか、保険診療で一般不妊治療に切り替えるか、治療を終結させてほかの方法で赤ちゃんを授かるか、またはふたりの生活を選ぶか、その選択は大変難しいものとなるでしょう。
今回、長野県佐久市にある佐久平エンゼルクリニックの政井哲兵先生を訪ね、よりよい環境で、またより良い状態で治療をするための方法についてお話をお聞きしました。
よりよい環境で治療を受けるために、基礎的な知識を持ちましょう。
保険診療がスタートしてから、初診患者さんの年齢層は若干若くなりましたが、40代後半という高年齢のカップルもいて、高年齢のカップルは転院されてくるケースが多い印象です。そのため通院している患者さんの全体の平均年齢には大きな変化はありません。
ただ、治療に対する意識に関しては、カップルごとの差が気になることがあります。たとえば、月経や妊娠、出産に関わる知識不足があると、それが不妊治療に対する意識にもつながっているように見受けられます。
不妊治療は、卵胞発育やホルモン環境に合わせて治療を進めなければなりません。たとえば、排卵前であれば卵胞発育に合わせて診察します。保険診療以前は、薬でコントロールしながら、患者さんのライフスタイルに合わせた治療ができましたが、保険診療の場合は、排卵誘発剤が使える日数や量に制限があり、診察回数にもルールがあります。
そのため、指定する診察日には来院していただきたいのですが、患者さんの予定が合わないということもあります。自由診療であれば、薬を増やしたり、使うタイミングを工夫することができましたが、保険診療による不妊治療では、さまざまな制限もあり難しいことも少なくありません。その難しさを理解するためには、月経のしくみ、妊娠のしくみなどの基礎的な知識を持っていることが必要で、その知識不足を解消する、また補うことが大切になってきます。
よりよい環境で治療を受けるためには、基礎的な知識を持つことが大切です。
私たちのクリニックでは、基礎知識と体外受精に関する勉強会を配信しています。通院される方にはご案内していますが、どなたでも見られるようにしていますので、ぜひ、一度、ご覧になってみてください。
自治体の助成制度を活用して、自分に合った治療を選択しましょう。
よりよい環境で治療を受ける方法には、さまざまな側面があります。保険診療は、全国どこの病院やクリニックで治療を受けても、基本的に同じ医療費になります。
いわゆる標準治療といわれる方法は、多くの人に効果があるといわれる治療ですが、それが一人ひとりにあった方法とは限りません。とくに不妊治療は、それぞれのカップルに合った方法を見つけること、なかでも難治性不妊で標準治療では妊娠が難しいと考えられるカップルは、より自分たちに合わせた治療を受けることが大切です。
治療によっては、保険診療に先進医療を組み合わせて受けるか、自由診療を選択することで、自分たちに合った治療を受けることができますが、医療費は高額になります。
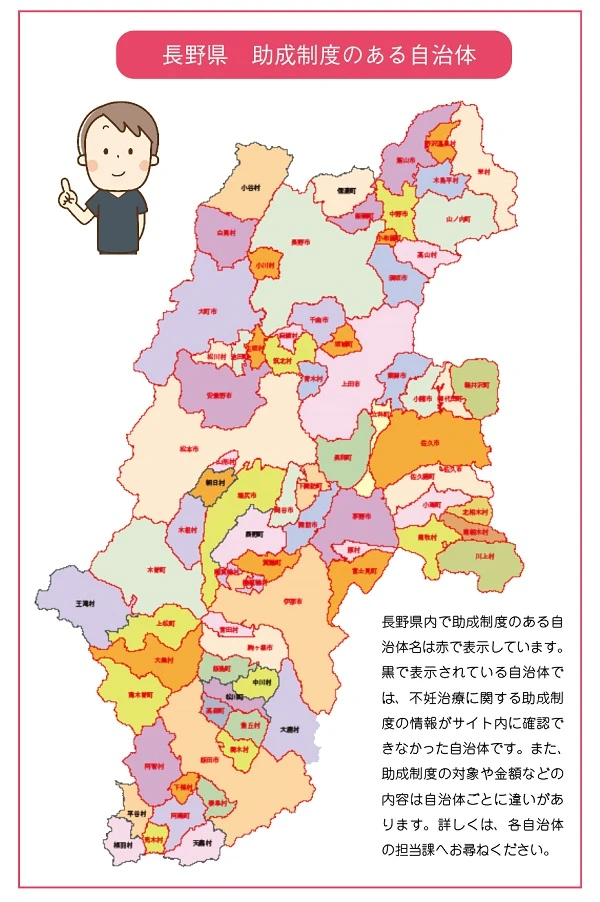
そこで活用して欲しいのが自治体の助成事業です。長野県には77の市町村がありますが、長野県も合わせて不妊治療や不育症の助成制度のある自治体は、県全体の8割以上です。助成制度の内容は、自治体によって違いがありますが、なかには年齢制限がなかったり、先進医療を受けた分の医療費を助成したり、保険診療か自由診療かを問わず、かかった医療費の7割を助成するという自治体もあります。
ぜひ、ご自分の住民票のある自治体のサイトや広報誌などから不妊治療に関する助成制度について調べて欲しいと思います。保険診療がスタートして医療費は安くなりましたが、先進医療と組み合わせた場合や、自由診療を選択した場合には、保険診療スタート以前よりも医療費負担が増すこともあります。
住民票のある自治体が行う助成制度の内容によっては、自己負担額も少なく、なおかつ自分たちに合わせた治療を受けることができるでしょう。
たとえば、保険診療か自由診療かを問わず、かかった医療費の7割を助成する自治体にお住まいの場合、医療費の支払いは3割になります。
そのため、保険診療ではなく、より自分たちにあった治療を受けることができる自由診療で体外受精を受けるのも1つの方法ではないかと思います。
とくに年齢が高い場合は、採卵を繰り返す貯卵を希望するカップルもいます。保険診療では採卵を繰り返すことはできませんが、自由診療であれば可能です。
よりよい環境で治療を受けるためには経済的な支援は大変重要な問題だと思います。
偏りのない食生活を送りましょう。
以前は、栄養と体外受精の成功率は、関係がないといわれていましたが、最近では、関係があるという論文も多く見られるようになってきました。そのため、よりよい状態で妊娠を目指すには日頃の食生活を見直すことも大切です。
たとえば、タンパク質や脂質が不足していると卵子や精子の質に影響するといわれています。多くの人の食生活は糖質過多気味で、良質なタンパク質、脂質が不足する傾向にあります。
また、鉄不足も影響するようです。鉄は細胞内のミトコンドリアでATP(アデノシン三リン酸)というエネルギーを作り出すのに大変重要な役割を担っています。鉄が不足してATPが作られなくなると、体はエネルギー不足に陥り、少ないエネルギーで生きるために、自分の命が優先され、子孫を残すことが抑制されてしまうことがあり、卵子の質や精子の質にも関係すると考えられています。
女性は、月経の経血と一緒に鉄分が失われてしまうため、貧血に傾きやすくなるので、日頃から注意しましょう。
そのほかでは、ビタミンDが着床環境に影響することがわかってきています。ビタミンDは、胎児を受け入れるための免疫寛容に関係し、ビタミンDが不足すると着床しにくくなるといわれています。そのため、私たちのクリニックでもフェリチン(鉄)値やビタミンD値を血液から検査しています。
ただ、すべての患者さんに検査をしているわけではなく、自由診療で体外受精に臨む患者さんが対象で、保険診療で治療に臨む患者さんは、混合診療になってしまうので、今は行っていません。
ビタミンDについては、40ng/ml以下を不足としてサプリメントなどで補充していただいています。紫外線の弱くなる冬には、なるべく陽に当たるようにして過ごすのも大切です。
フェリチンについても同様で、10~80ng/mlが女性の正常値になっていますので、不足している場合には、食生活に気をつけながらサプリメントで補っていただいています。
人の体は、食べるものでできていますから、良質なタンパク質と脂質、鉄、ビタミンDなど栄養に気を遣って食生活を送ることも大切です。

ゆったりとした気持ちであちこち見ながら
治療をしていると、またその期間が長くなると、気が急いだり、気持ちに余裕がなくなったりする人がいます。真面目な人も多く、「確実性の高い状態」にこだわる人も少なくありません。
もちろん、確実性の高さにこだわることは大事なことですが、その根拠が行き過ぎは禁物です。
たとえば、先ほど栄養の話をしましたが、鉄分が不足すると卵子の質に影響するからと、毎周期、フェリチン値を測り、自分で納得した値になっていないと「改善されていないので、今周期も採卵しません」と排卵誘発をせず、何周期も見送ってしまっていた人もいました。年齢が高い人でしたが、「少しでもいい状態で採卵したい」という思いが強過ぎて、ガチガチになってしまっていたようです。
では、フェリチン値が正常値になれば、卵子の質はよくなるのか?といえば、そうはいえません。卵子の質は、年齢と深く関係しているので、鉄不足を理由に、採卵を何周期も見送ってしまうのは、とくに年齢の高い人にとって得策とはいえません。赤ちゃんにつながる卵子は、見送ってしまった周期にあったかもしれないのです。
栄養に気をつけることは大切ですが、それだけに囚われず、ゆったりとした気持ちで、そして、一方向だけを見るのではなく、あちこち見ながら治療してほしいと思います。
とくに自分で「私は一生懸命になりやすい」「真面目なタイプ」という人は気をつけましょう。
もっとゆったり、あちこち見ながら楽しく過ごしましょう。
特別な検査や治療を考える
体外受精をしていくなかで、良好胚を移植しているのに着床しないことが2回、3回と続くこともあります。
良好胚とは、いわゆるグレードの良い胚で初期胚ならグレード1や2、胚盤胞なら3BB以上になるかと思います。
とくに良好胚盤胞を複数回移植しても妊娠が成立しない場合、胚の問題なのか、子宮や着床環境の問題なのかを調べることも大切です。
胚の問題については、胚の染色体数を調べるPGT-Aを行い、正常胚を移植することで妊娠の期待が高まります。
子宮や着床環境の問題については、胚が着床する時期を知る検査(ERA)、子宮内環境を知る検査(EMMA、ALICE)などがあります。子宮内膜が胚を受け入れやすい時期(着床の窓)は、一般的に排卵から5~7日目になりますが、それよりも後ろや前にズレている人もいます。ズレていると良好胚を移植しても着床しづらかったり、生化的学妊娠になったりするので、検査をして着床の窓を調べます。
子宮内環境については、ラクトバチルスの割合と感染性慢性子宮内膜炎の有無です。検査をして問題があった場合は、ラクトバチルスを増やす治療や抗生物質で治療します。
対象となるカップルが、PGT-Aを希望した場合、体外受精は自由診療で受けていただくことになります。
ERA、EMMA、ALICEについては、先進医療として認められているため、これらの検査は自由診療として受けていただきますが、体外受精は保険診療で受けることができます。
また、難治性不妊に対するPFC-FD療法もあります。これは、患者さん本人の血小板由来成長因子濃縮液を凍結乾燥保存したものを用います。これを子宮内膜の薄い人に使うことで内膜が厚くなる、また着床環境を整えるなどの効果が期待できます。卵巣機能不全によってなかなか卵子が回収できない人については、卵胞の発育、発育個数の増加が期待できます。
赤ちゃんを授かるための検査や治療には、さまざまな方法があり、いわゆるオプション治療も増えてきました。
必要となる患者さんには、情報を提供していますが、患者さん自身もアンテナを張って、いろいろな情報を取り入れ、一緒に考えながら治療を選択して、進めていきましょう。

佐久平エンゼルクリニック 政井哲兵 先生

日本生殖医学会認定生殖医療専門医
日本産科婦人科学会認定産婦人科専門医
経歴
- 1997年
- 鹿児島ラ・サール高校卒業
- 2003年
- 鹿児島大学医学部卒業
- 2003年
- 東京都立府中病院(現東京都立多摩総合医療センター)研修医
- 2005年
- 東京都立府中病院(現東京都立多摩総合医療センター)産婦人科
- 2007年
- 日本赤十字社医療センター産婦人科
- 2012年
- 高崎ARTクリニック
- 2014年
- 佐久平エンゼルクリニック開設(2016年法人化)





























