公開日
保険診療がスタートしてから9ヵ月間の正直な成績です。
保険診療か?それとも自由診療か?
【佐久平エンゼルクリニック 政井 哲兵 先生】

保険診療がスタートしてからの成績をまとめました
不妊治療の保険適用が2022年4月からスタートしました。
多くの不妊治療施設がそうであったように、私たち佐久平エンゼルクリニックでも、保険診療が始まるまで、さまざまな見直しや改善をして、通院される患者様が困らないようにと入念に準備をしました。
それから約9カ月(取材当時)が経ち、保険診療による体外受精で、どのくらいの患者様が妊娠されたか、自由診療とは、どのくらいの違いが出ているのか、その成績を比べ、まとめました。
通院するカップルの保険診療と自由診療の割合
私たちのクリニックでは、保険診療がスタートしても、自由診療で体外受精を受けられているカップルも多くいます。
それぞれ、さまざまな事情を抱えていて、たとえば病棟勤務の看護師だったり、またはご主人が夜勤勤務だったりなど、必要な時に診察に通院するのがなかなか大変というカップルもいます。
または、以前から体外受精を受けていて、保険診療を選ばずに、あえて自由診療を選んだカップルもいます。そして、なかには複数回胚移植をしてもなかなか妊娠成立しなかったことから、自由診療に切り替えて体外受精を続けたカップルもいます。このような患者さんは、私たちのクリニックで治療を受けたカップルだけでなく、転院して来られる患者さんもいます。
もちろん、保険診療を選んで治療を受けているカップルもいますが、その割合は自由診療の方が多いというのが現状です(グラフ1)。
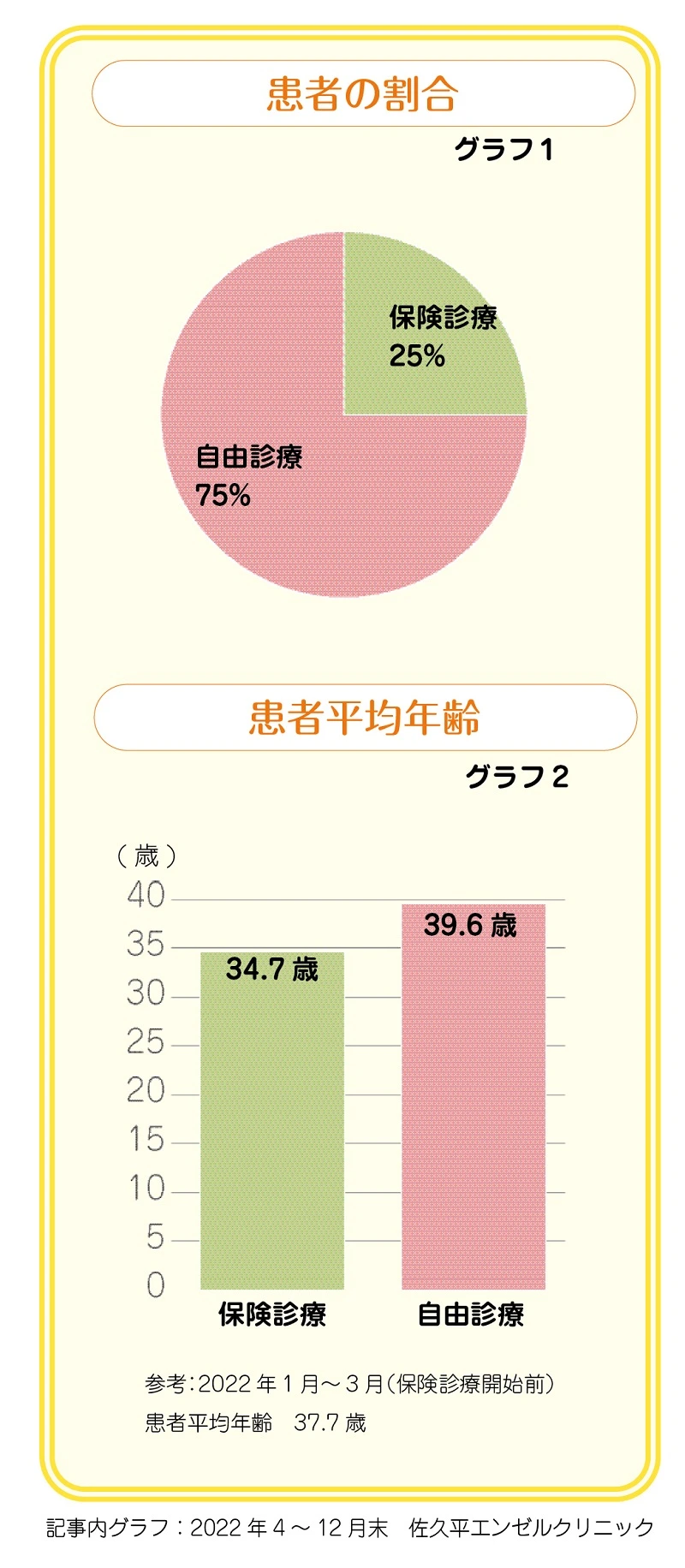
患者さんの平均年齢
私たちクリニックの患者平均年齢を保険診療と自由診療で比べると、自由診療が39・6歳、保険診療が34・7歳で、保険診療のほうが5歳ほど若い傾向にあります(上記グラフ2)。参考として、保険診療開始直前の2022年1~3月の患者平均年齢は37・7歳で、それよりも若干若くなっています。
比較的年齢層の若いカップル(20代後半~30代前半)を中心に、特に初回体外受精の場合は保険診療を選択する傾向にあるようです。
窓口で支払う1回ごとの医療費負担が軽減されたことから、治療にアクセスしやすくなり、比較的若いカップルの通院も増えました。
一方、高年齢のカップルやこれまで他施設で体外受精を行ったが結果が出ていないカップルは、自由診療を選択する傾向にありました。
保険診療による排卵誘発法
私たちのクリニックでは、保険診療による体外受精の排卵誘発法にはアンタゴニスト法をベースとした中刺激法(リコンビナントFSH注射+アンタゴニスト)を採用しています。保険診療では治療計画の作成が必須で、この治療計画においては採卵と胚移植を一体とする必要があります。また、2022年4月から現在まで(2023年2月)大きな変更点はありません。
保険診療ではいわゆる「貯卵」が認められていません。つまり、移植を前提とした治療計画を立てる必要があります。
そのため、胚移植が延期となる可能性の高い高刺激法(特に貯卵を目指すような従来のスーパーストロング法)は選択せず、おおむね平均2個~10個程度の卵子が確保できるような中刺激法を中心とした卵巣刺激法を選択しています。
ただ、獲得できる卵子数は、人それぞれで、個々の患者さんの卵巣機能の状態やAMH値によっても変わります。
ここでもう少し薬を足したら、ここでもう1回ホルモン検査ができたら、そう思うことも多々ありますが、保険を適用するためにはルールを守らなければならず、そこには大きな葛藤もあります。
また、通院負担を軽減するため、卵巣刺激に使う注射剤は、ペン型で自己注射ができるものを採用しています。
保険診療だからといって、注射のために、毎日通院しなければならないということもありません。その点は、保険診療も自由診療も大きな差はないと考えています。
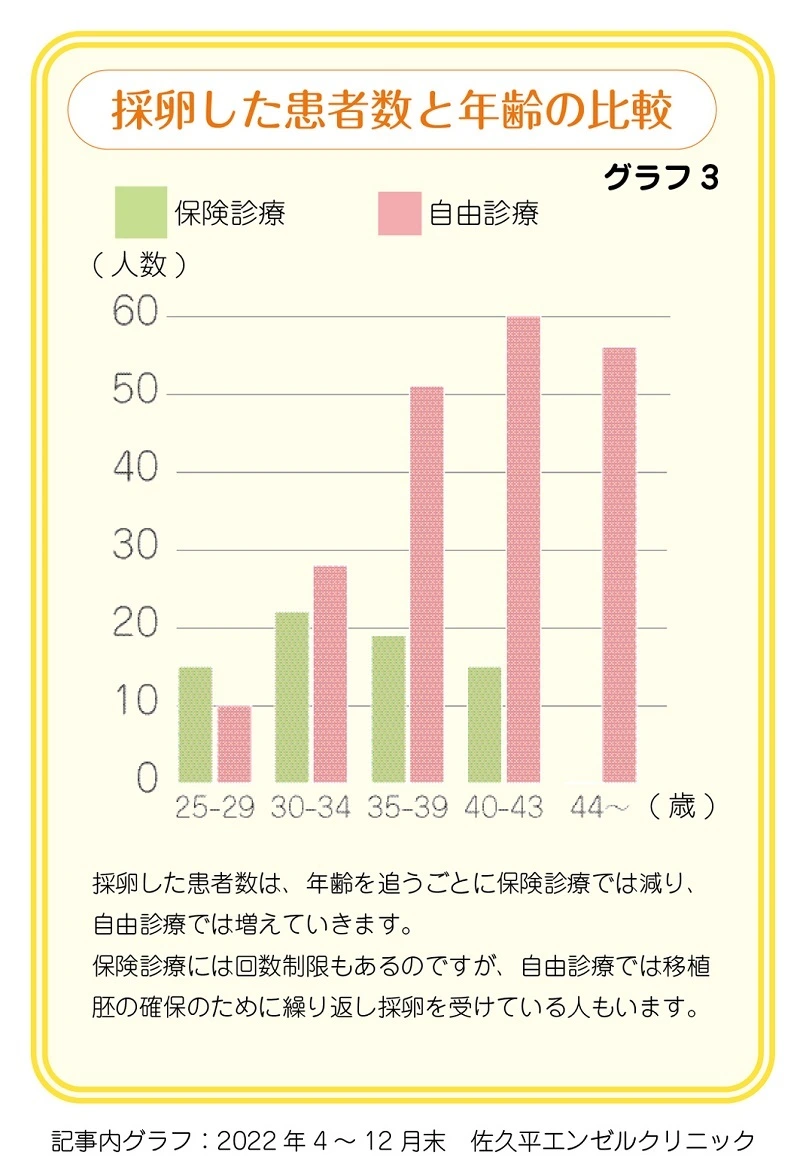
採卵した患者数と年齢
保険診療で採卵した患者さんは比較的若い傾向にあります。自由診療で採卵した患者さんは高年齢に多くいます。年齢が高くになるに従って、自由診療を選択している人数が多くなっていることがわかります。また、保険適用外になっている44歳以上も多いことがわかります(グラフ3)。
年齢が高く、卵巣機能の低下があり、さらにAMH値が低い場合は妊娠が難しくなってきます。保険診療では妊娠しないわけではありませんが、決められたルールの治療では難しいこともあります。
たとえば、卵巣機能が低下すると、FSH(卵胞刺激ホルモン)の基礎値が高く、卵胞が順調に発育しなかったり、成熟しにくくなったりすることもあります。
また、途中で思わぬ発育を見せる、急にLH(黄体化ホルモン)が上がってしまうこともあります。このようなケースでは、薬の効果が十分に表れない場合もあり、順調にいかないことも出てきます。そのため、きめ細やかなホルモン検査やエコー検査、そこから薬の種類や量を変更するなど工夫が必要になるのですが、保険診療のルールの中では、厳しいこともあります。
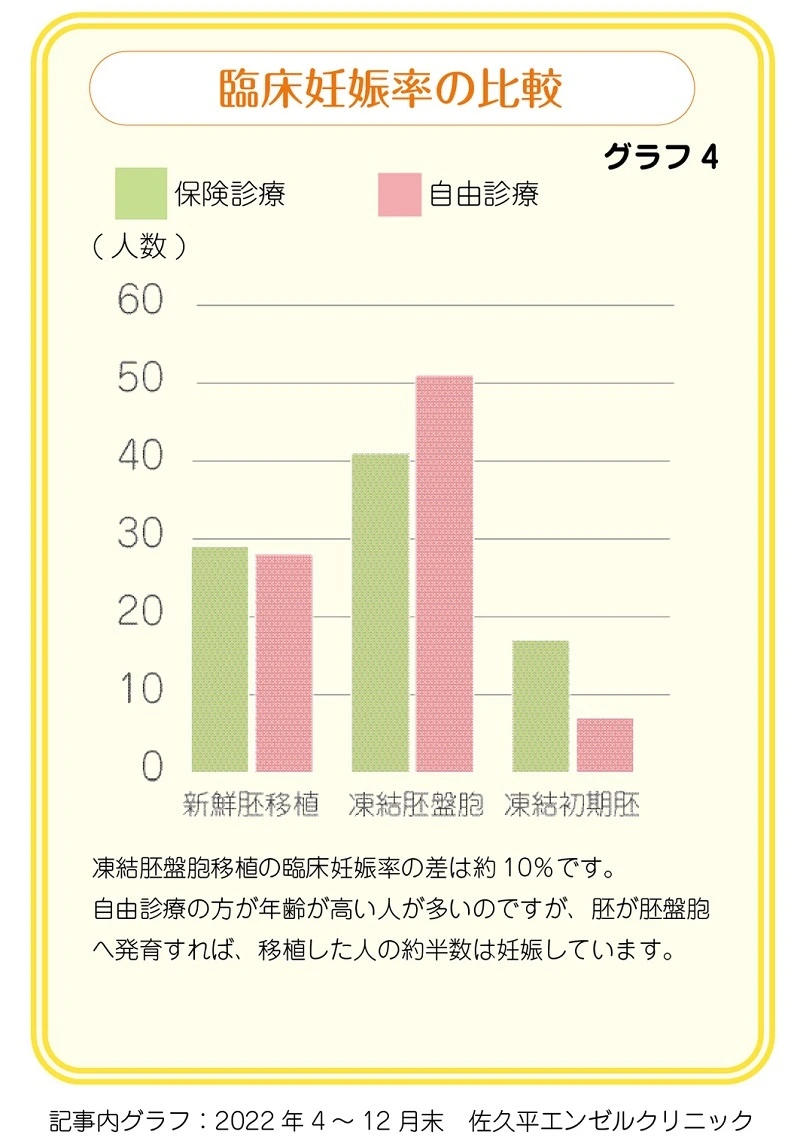
保険診療と自由診療の臨床妊娠率
治療を受けるカップルにとって一番関心が高いのは妊娠率になるでしょう。
新規に採卵をした患者さんのうち、新鮮胚で移植した人については、保険診療と自由診療では移植あたりの臨床妊娠率(胎嚢確認)には差がありませんでした。
保険診療と自由診療の患者平均年齢が5歳若いわけですから、保険診療のほうが臨床妊娠率が良いなどの差が出ても良いようにも思います。しかし、その差が出ないところに、何かしら保険診療の限界を感じています。
次に、凍結融解胚盤胞移植では、保険診療と自由診療では約10%の差がでました(グラフ4)。有意差としての比較は、さらに詳しく分析をしなくてはなりませんが、自由診療の方が成績が良いと感じています。
これは、ホルモン値や薬の調整を細かくできることなどで差が出るのではないかと考えています。
では、凍結融解初期胚移植は?というと、これは年齢の差が出ているのかもしれません。自由診療でも胚盤胞ではなく初期胚で凍結しているのには、胚盤胞へなかなか発育しないことが主な理由になります。保険診療の場合も同じ理由の場合もありますが、自由診療の患者平均年齢は高く、30代後半が多いこともあり、卵子の質の低下や卵巣機能の低下があることは否めません。
保険診療?それとも自由診療?
2022年4月から保険診療の開始に伴い、治療方法の見直しをしたり、スタッフと一緒に保険診療の勉強や請求に関する準備が大変でした。準備を整えて、4月からの保険診療をスタートさせましたが、軌道に乗せるまでには、これまでなかった保険診療というルールに戸惑うこともありました。
そのなかで、得られた成績を正直にお知らせしました。そして、最後に私の所感をお伝えしたいと思います。
いわゆる一般的な機能性不妊で、おおよそ、35歳以下で初回の体外受精(他院で反復不成功などがないも含む)で、精子もさほど悪くなく(極端な男性因子はない)、AMHも極端に低くない(排卵誘発すれば、少なからずとも卵子が採れる)場合は、初回は保険診療で体外受精を受け、複数個の胚が得られれば、1個を新鮮胚移植します。
この新鮮胚移植あたりの妊娠率は、約20~30%の妊娠率が得られると考えています。これは、保険診療が始まる以前の移植あたりの妊娠率と大きな差はありません。
保険診療による体外受精で妊娠できれば、医療費の負担も少なく、治療を受けるカップルにとってはメリットがあります。しかし、妊娠しなかった場合は、余剰胚があれば、次の凍結融解胚移植に臨むことになります。
余剰胚の凍結融解胚移植を行うにあたって、初期胚の凍結胚移植であれば、妊娠率約20~30%、胚盤胞であれば、約40%の妊娠率です。ただ、自由診療であれば、凍結融解胚盤胞移植で約50%の妊娠率です。この約10%の妊娠率の差は大きいものです。
この差は、保険診療を行うために守るべきルールのある治療と、個々の患者さんに合わせて行う治療との違いにあるのだと言わざるを得ません。
また、自由診療であれば、特に大きな縛りはなく、移植前に着床環境などの検査や着床環境を整える治療など、いろいろ行って胚移植に臨むことができます。実際に、自由診療で体外受精を受けているカップルは、そうした検査や治療も行って胚移植に臨んでいるという印象です。
保険診療の場合は、先進医療で受けることはできますが、制約があり、着床環境などの検査や着床環境を整える治療などをするには、複数回の胚移植でも妊娠が成立しないなどの要件があります。
こうしたことも妊娠率の差に出ているのかもしれません。
あくまでも保険診療は、標準医療なので、年齢が若く、精子の問題もさほどなく、排卵誘発を用いたとしても卵胞の発育が順調なカップルには適しているのではないかと思います。
しかし、AMH値が低かったり、精子が極端に少ないなどの男性因子があったり、これまで何度も胚移植をしてきたけれど着床しない、妊娠成立しないなどの難治性不妊のカップルは保険診療では難しいのではないかと考えています。
もちろん、絶対に無理ということではありませんから、保険診療による体外受精で赤ちゃんが授かることもあるでしょう。ただ、そうした難しい問題を抱えているカップルには「保険診療による体外受精」と「自由診療による体外受精」があり、保険診療の体外受精でより自分たちふたりに合った治療を見つけるためのステップとして捉えていただいても良いのではないかと考えています。
私は、保険診療でも、自由診療でも、どちらも同じようによく考えて、診療をしていますが、保険診療にあるルールの壁は手強いと感じています。きっと、多くの医師もそう感じているのではないかと思います。
佐久平エンゼルクリニック 政井哲兵 先生

日本生殖医学会認定生殖医療専門医
日本産科婦人科学会認定産婦人科専門医
経歴
- 1997年
- 鹿児島ラ・サール高校卒業
- 2003年
- 鹿児島大学医学部卒業
- 2003年
- 東京都立府中病院(現東京都立多摩総合医療センター)研修医
- 2005年
- 東京都立府中病院(現東京都立多摩総合医療センター)産婦人科
- 2007年
- 日本赤十字社医療センター産婦人科
- 2012年
- 高崎ARTクリニック
- 2014年
- 佐久平エンゼルクリニック開設(2016年法人化)





























