公開日
抗酸化物質入りの培養液で精子を活性酸素から守る
【木場公園クリニック 吉田 淳 先生】

受精するその日の精子のためにできること
体外受精で妊娠に臨むカップルにとって、採卵する日は、受精する日でもあります。
卵子に注目が集まりますが、忘れてはいけないのが精子です。
卵子の質も、精子の質も重要。
なぜなら、これが胚の質へつながり、そして出産、子どもへとつながるからです。
木場公園クリニックの吉田淳先生は、1999年の開院当初から「不妊はカップル双方の課題」と捉え、男性も女性も診療できるクリニックとして、どちらの治療もクリニック内で行ってきました。
そこで今回は、精子に注目して「元気で良い精子を育てるためには?」「受精するその日の精子のためにできることは?」などについてお話をお聞きしました。
精子になるまでに3カ月かかる
精子は、毎日つくられます。
しかし、今日射出される精子は、3カ月前からだんだんと育ってきたものです。ですから、精子の質はその3カ月間の生活に影響を受けています。
たとえば、食生活です。食事のバランス、食事の時間なども影響するでしょう。適度な運動も大切ですし、喫煙や過度の飲酒については、子どもを望む間は控えて欲しいと思います。
また、精液を溜めすぎるのもよくありません。つまり、いわゆる健康的な生活に必要なことが、精子を育てることにもつながっているというわけです。
精子は、卵子と受精して、新しい命へとつながります。妊娠や不妊治療、体外受精など、卵子の質にばかり注目するカップルも多いですが、精子も同じように重要で、それは生殖医療に携わる者の常識だと考えています。精子の質が良くないと妊娠の成功率に影響が出ることもあります。
精子の質は、形態や動きだけではわからない
体外受精の場合、受精当日の精液を顕微鏡で確認して、数や形態、動きなどを調べて数値を出します。その後、受精のために精液を調製して運動性のある精子を回収し、また数や形態、動きなどを数値化して受精方法の最終判断をします。通常、精子の調製後は調製前の原精液に比べて動きのある精子の割合が多くなっていますが、なかには形態の良くないものが含まれています。
通常媒精(cーIVF:卵子に精子を直接ふりかける方法)の場合は、調製後の精子が自分の力で卵子まで泳いで受精していきます。一方、顕微授精(ICSI)の場合は、調製後の精子から形態が良く、速くまっすぐ泳ぐ精子を選んで顕微授精用のピペットから卵子に注入します。
しかし、通常の精子選別方法ではわからないことがあります。それは、精子のDNAの傷の有無です。高度な精子選別として、精子の頭部や尾部などを通常の顕微鏡(400倍から600倍)よりも高倍率の顕微鏡(1000倍から6000倍)で観察して精子を選ぶIMSI(強拡大顕微鏡を用いた形態学的精子選択術:先進医療)や、ヒアルロン酸を用いて成熟した精子を選ぶPICSI(ヒアルロン酸を用いた生理的精子選択術による顕微授精:先進医療) があります。これらの方法ではDNAが正常な精子を選び取ることができる可能性があります。

精子のDNAに傷ができるのは、なぜ?
DNAに傷のある精子は、年齢とともに増えていきます。この年齢による衰えは止めることはできません。
たとえ外見が若く見えても、どれだけ健康的に暮らしていても、精子や卵子の状態を自分自身で直接的に管理することは男女ともに難しいでしょう。
特に精子は、DNAの傷を自己修復することができません。精巣でつくられた精子は精巣上体へ運ばれ受精能を獲得します。しかし、射精されるまでの日数が長いとそれまでの間に活性酸素にさらされてしまい、DNAに傷がついてしまう可能性が上昇します。精子は自己のDNAの傷を直すことはできないので、活性酸素による影響を特に受けやすいと言えます。DNAに傷がついた状態で射精し、それを受精に提供してもいいのかというと、そこが問題なのです。
精子のDNAの傷は、幸いにも受精後に卵子に含まれる酵素によって修復されます。しかし、精子のDNAの損傷部分が多ければ、卵子はそれらを修復するために多くのエネルギーを必要とするので、その後の胚発育にも影響し、胚の発育が途中で止まってしまうものもあるでしょう。胚移植ができても、着床しなかったり流産に至ってしまう確率も上がるという臨床報告もあります。ですから、精子の質は重要なのです。
そのため、最初にお話したように、食事や運動、喫煙や過度の飲酒などに気を配り、コンスタントに射精し、溜めすぎないことが大切なのです。
精子のDNAの傷は特別な検査でわかる
見た目ではわからない精子頭部にある核内の異常は、SCSA ( 精子クロマチン構造検査) で、精子クロマチンの欠陥やDNAの損傷などを調べます。クロマチンとは、細胞核の中に存在するDNAとタンパク質の複合体のことで、DNAの配列と構造を保ちながら効率的に核に収納する役割を持っています。
どんなに形態が良く、速く泳ぐ精子でも、実際にその精子の核がどのような状態かについて生きたまま顕微鏡で判断することはできません。
また、男性不妊症の方はクロマチンの欠陥やDNAに傷のある精子の割合が多いといわれています。SCSAでは、未熟な精子は濃い緑色に染まり、正常な精子は緑色に染まりますが、クロマチンの欠陥やDNAに傷のある精子は赤く染まります。ただ、DNAに傷のある精子の割合の大小や、DNAに傷のない精子があることがわかったとしても、染色に使った精子をそのまま受精に用いることはできません。
検査の結果から、IMSIやPICSIで受精をしたほうがいいかなかどの判断をしていきます。
受精当日の精子の質を下げない工夫
先述の通り、重要なのは受精当日の精子です。卵子については、採卵までに排卵誘発を行って卵子を育て、採卵で得られた卵子を用います。一方、精子は、当日射精された中から、より良いものを選ぶことになります。また、精子は活性酸素に弱いため、精子がつくられてから射精に至るまでの間にも、その影響を受けます。そのためカップルには、良い卵子と良い精子が受精できるように日頃の生活に気を遣っていただくことが大切です。
そして、射精後も精子を活性酸素から守ることが重要で、それは私たちの役目です。
市販の精子調製用の培養液の多くは抗酸化物質が含まれていないのですが、私たちはα-リポ酸、カルニチン、システインの3つの抗酸化物質が入っている培養液で精子の調製を行っています。
この培養液で精子を調製することで、精子を酸化ストレスから守り、精子のDNAの傷を増やさないように、また受精後のDNA修復による卵子側のエネルギー負担を軽減できるようにしています。
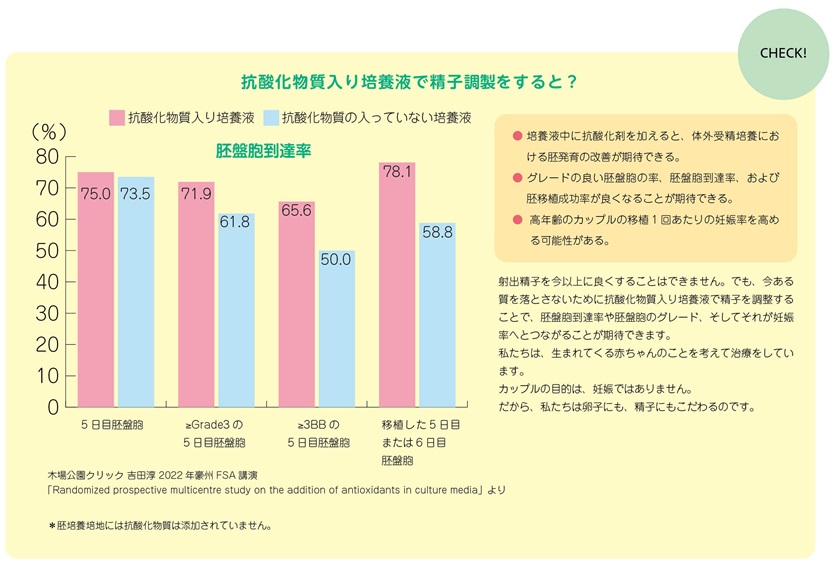
抗酸化物質入りの培養液で精子を調整すると
抗酸化物質入りの培養液を用いて精子を調製することで、胚盤胞到達率、グレードの良い胚盤胞の割合が増え、そして胚移植成功率が上がることが期待できます。実際に、私たちの研究では、精子調製に抗酸化物質入り培養液を使った場合に、グレードの良い胚盤胞の割合や、移植可能な胚盤胞の割合が高くなりました。中でも、高齢男性には有用性が高いと考えています。年齢が高くなるに従って、DNAに傷のある精子が多くなるため、抗酸化物質によって、射精から受精までの精子調製の間に受ける酸化ストレスから守ることが重要です。それができれば成績も良くなると考えています。
女性の年齢が高くなり、染色体数に過不足のある卵子が増え、それが胚の染色体数の異常につながり、胚の発育停止や着床しなかったり流産が起こったりします。一方で、卵子に染色体異常がなくても、精子のDNAに傷があれば、卵子は受精後の胚発育に相当のエネルギーが必要になり、それも妊娠成立を難しくさせていることも大いに考えられます。
卵子の染色体数の異常発生率を減らすことはできませんが、精子のDNAが傷つくことを極力防ぎ、DNAに傷のない精子を選ぶことができれば、カップルの年齢が高くても、妊娠の可能性が高くなるでしょう。
私たちのクリニックでは、体外受精を行う全症例で、抗酸化物質入りの培養液にて精子の調製をしています。ただ、冒頭からお話しているように、元々の精子の質を上げることはできません。精子をつくる力は、日頃の食生活や運動、ストレスなども関係しています。射精された今日の精子で受精、胚発育を担う私たちは、ベストな状態で子宮へ戻したいと考えています。それには、1つひとつをよく細部にわたって検討することが重要なのです。
時には、2回目も…
私たちのクリニックでは、受精当日は院内で採精していただくことが多いです。なぜなら、射精されてからの時間や環境を一定に保つことができるからです。
また、精液検査であまり結果が良くない時には、もう一度お願いをすることもあります。「そんなすぐに…」と思われるかもしれませんが、2回目の結果の方がいいことも少なくありません。
また、射精に至るまでも楽しくエンジョイして欲しいと思っています。「採精室で?」と思われるかもしれませんが、本来、性生活は楽しんで、興奮して、そして、達成感を味わえたほうが精子の質にとっても良いのです。逆に、「採精だから、出さなくちゃ!」と感じると、それは活性酸素などのストレス因子の発生へとつながり、精子へと影響するかもしれません。 このことについては、奥様もどうぞご理解いただければと思います。
木場公園クリニック
吉田 淳 先生

経歴
- 1986年
- 愛媛大学医学部卒業
- 1986年
- 東京警察病院産婦人科就職
- 1991年
- 東京警察病院産婦人科退職
- 1991年
- 池下レディースチャイルドクリニック(東京都江戸川区)
- 1992年
- 日本産婦人科学会認定医取得
- 1993年
- 高度医療研究所・中央クリニック非常勤医師
- 1994年
- 東邦大学医学部第一泌尿器科学講座特別大学院研究生
- 1997年
- 医学博士取得(男性不妊症と染色体異常)
- 1997年
- 日本不妊学会賞受賞
- 1998年
- 東邦大学第一泌尿器科非常勤講師
- 1999年
- 木場公園クリニック院長(不妊センター)
- 2007年
- 日本生殖医学会・生殖医療専門医
- 2009年
- 臨床遺伝専門医
- 2010年
- 経営修士(MBA)
資格
日本産科婦人科学会 認定産婦人科専門医
日本生殖医学会 認定生殖医療専門医
日本人類遺伝学会 認定臨床遺伝専門医




























