公開日
優しいお兄さんの助けを借りて生まれてくる、パパとママの赤ちゃん
【はらメディカルクリニック 鴨下桂子 先生】

赤ちゃんを授かる方法は、さまざまあり、その方法はカップルごとに違います。性生活から赤ちゃんを授かるカップルもいれば、人工授精や、体外受精で赤ちゃんを授かるカップルもいます。なかには、ドナーの助けを借りて赤ちゃんを授かるカップル、養子縁組で子どもを授かるカップルもいることでしょう。カップルごとにあった方法で赤ちゃんを授かり、その方法には優も劣もありません。
今回、アイジェノミクスのみなさんと一緒に訪れた「はらメディカルクリニック」では、1997年から20年以上に渡ってAID(ドナー精子による人工授精)を行ってきました。
お話をうかがった鴨下先生によると、AIDによって多くの夫婦に赤ちゃんが授かっていますが、そこには喜びだけがもたらされてきたわけではなかったようです。それはAIDによって生まれた子どもたちが、その出生の事実を隠されてきたことから抱える喪失感や不安、葛藤、自己否定感を声に出すことでわかってきました。
その声に耳を傾け、AIDは、夫婦、子ども、ドナーの三者の権利と福祉を守り、三者がそれぞれ幸せであること、また家族が幸せである医療へと変わってきました。
今回は、その取り組みについて、鴨下先生にお話をうかがいました。
AIDに臨む夫婦とは?
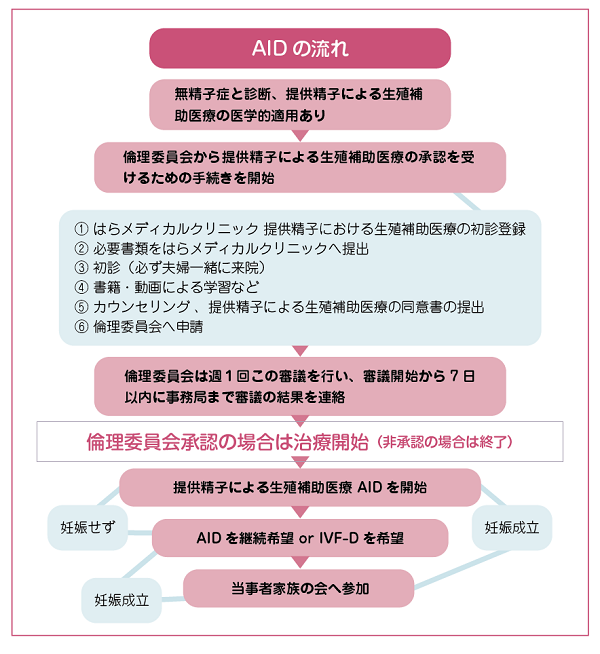
AIDに臨む夫婦は、ご主人が無精子症のため、ほかの方法では妻の血を分けた子どもを授かることが望めないことから、ドナー精子に頼らざるを得ないという背景があります。
そして、「どんなに手を尽くしても夫の精子を得られない。だから、私たちの子どもは授からない」と希望を断たれたような気持ちになってしまう夫婦もいるといいます。それなら「精子をもらって子どもを産んだらいいでしょう?」という短絡的なことではありません。
私たちのクリニックでは、ドナー精子による生殖補助医療を行っていますが、子どもを授かる方法には特別養子縁組などの制度もあり、また、子どものいないふたりの生活も選択肢の1つとなることをお話しています。
そのうえで、ドナー精子による生殖補助医療に臨む夫婦の場合、女性は妊娠、出産を経験してみたいという希望を持っていることが多くあります。
訪れる方々は、ドナー精子でもいいから奥さんに子どもを産んでほしいと考えているご主人主導のご夫婦、「僕が原因だから…。申し訳ない」と、奥さんの産みたいという願いを叶えようとするご夫婦、なかにはどちらもAIDを希望して、足並みが揃っているご夫婦もいますが、治療を進めていく間に、だんだんと足並みが揃っていくご夫婦が多いように感じています。
AIDを受けるまでに
AIDを希望したら、すぐに治療周期がスタートできるわけではありません。精子の提供を受けなければ妊娠できない医学上の理由や、女性には年齢制限(初診来院日の年齢は41歳まで。初回の治療実施当日の年齢は42歳まで)を設けています。年齢制限を設けた理由として、女性の妊娠しない原因が加齢ではないこと、そして生まれてくる子どもの福祉を優先するために親と子どもの年齢差が開き過ぎないようにすることなどがあげられます。
このほかにも、法律婚の夫婦であること、子どもへの真実告知を約束することなど、さまざまな条件、またこれらを踏まえた勉強会やカウンセリングを行い、私たちのクリニックの倫理委員会で審議し、承認されたご夫婦のみがドナー精子による生殖補助医療を受けることができます。
これらは私たちのクリニックでまとめた「提供精子による生殖補助医療の実施要項」に沿って進めています。
AIDの妊娠率は?
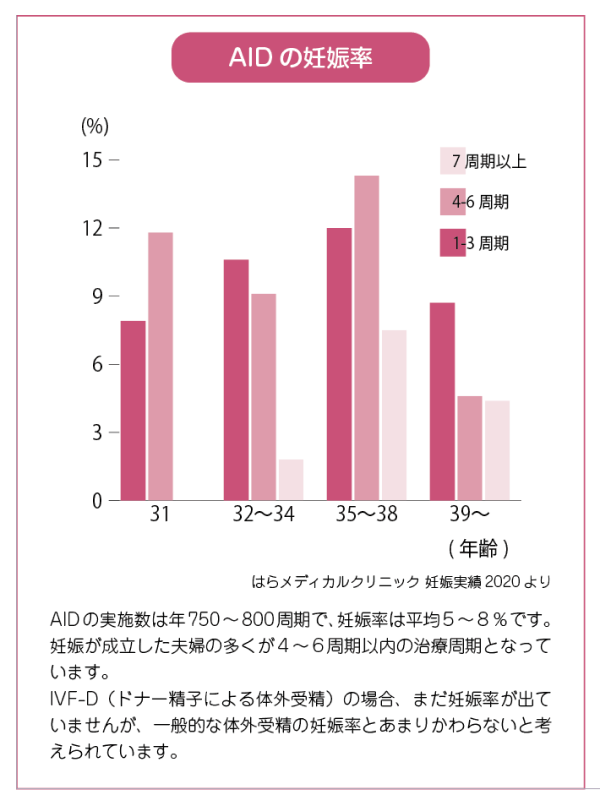
配偶者間の新鮮精子を用いた人工授精(AIH)の1回あたりの妊娠率は約8%ですが、AIDの妊娠率は平均5~8%です。
年齢的な要因がなく、卵管の通過性、排卵などに問題がないことが前提で、不妊症の原因が無精子症以外になくても、凍結精子を使用することとなるAIDの妊娠率は、AIHよりも下がってしまいます。
ドナーとなる人は?
AIDの方法は、凍結されているドナー精子を融解して、妻の排卵に合わせて子宮へ注入します。AIHとの違いは、ドナー精子であることと、その精子が凍結されていることです。
凍結した精子を用いる理由は、HIVなどの感染症の心配がなく安全であることを確認するためです。ドナーの感染症検査については、提供時にも行いますが、その6カ月後にも再検査を行い、問題のなかった精子のみをドナー精子として用います。
なぜなら、感染症にはウイルスなどの病原体に感染してから、検査で検出できるようになるまでの空白期間(ウインドウ期)があり、それをクリアすることが必要だからです。そのためフレッシュな精子を用いることはありません。
このドナー精子は、私たちのクリニックの精子バンクの利用を基本としています。提供者は、20~40歳未満まで、精子所見だけでなく、感染症、遺伝リスク、国籍、生活、倫理感、精神面など多岐に渡った条件をクリアする必要があります。また、結婚している男性がドナーになる場合には、家族の同意も必要となります。
日本産科婦人科学会では、1人のドナーから生まれる子どもは10人を上限としていますが、私たちのクリニックでは1人のドナーから子どもが2人生まれたら、そのドナーからの新たな精子提供を受けず、凍結保存されている分については、生まれる子どもの人数を慎重に把握しながら使用することとしています。
ドナーは、生まれる子どもについて知ることはできませんが、子どもが18歳以上になり、面会などを希望した場合には、相互の了解を得て連絡を取ることがあります。
ただし、生まれてきた子どもは、夫婦の子どもです。
ドナーは、父親ではないのです。
うまれてきた経緯・真実は告知するの?
AIDの歴史は、1948年から始まり、長い間、AIDを受けた夫婦は「子どもにはナイショにして。この事実は、誰にも言わずに墓場まで持っていくこと。それが子どものためだから」という医療提供者の言葉を信じ、また自分達もそう考え、子どもに真実を告げることはしない夫婦がほとんどでした。しかし、なんらかのアクシデントをきっかけに、成長してからはじめて自分の出自を知ってしまうようなケースは少しながらいました。すると、親への不信感、自己否定感や自分は何者なのかという問題を抱えるアイデンティティクライシスという深刻な状態に陥ります。
生まれてきた子どもが、このような苦しみを抱えることは誰も望んでいなかったはずです。だからこそ、この医療がある以上、両親による「適切な時期の正しい告知」が不可欠と考えます。
年齢に合わせて、小さな頃から話していくこと
AIDで生まれてきた子どもたちが、真実を告げられないまま大人になり、さまざまな葛藤を抱えて生きてきたと声を上げてくれたことが、AIDの大きな転換期を迎えることになりました。
子どもへの告知は、大変重要です。それには、まず親となる夫婦それぞれが、ドナーの助けを借りて、子どもを授かりたいと考えた理由をしっかりと持ち、その理由に自信を持っていただきたいと話しています。
また、根気も必要です。一度、話したらそれでおしまいではなく、子どもの年齢に合わせて、繰り返し話すことが大切です。なぜなら、子どもは、成長にしたがってドナー精子で生まれたことへの捉え方が変わってくるからです。
幼児期は、パパとママがニコニコ話している姿から、子どももニコニコ聞いていて納得しているように見えても、思春期になれば、これまで肯定的だった場合も、自分の出自を否定的に捉える時期が訪れるかもしれません。
そうしたときでも、夫婦がブレずに「あなたはかけがえない存在で、私たち夫婦の大切な子ども、私たちがあなたのパパとママ。それは、ドナーがいてくれたからこそ」と伝えていくことが重要です。
最初は、1~2歳の頃から伝え始めましょうと話していますが、それ以前から話していくといいと思います。まだ、赤ちゃんで言葉がわからないのに?と思うかもしれませんが、言葉がわからない赤ちゃんに伝えることは、親が真実告知をしていく練習にもなります。
成長に従って、難しい場面も出てきますので、ほかの家族がどのようにしているのかなど、当事者同士が交流を持つことで、子育てを助け合える支援もしていきます。
家族のひとつの形
ドナー精子による生殖補助医療も家族の形のひとつとして、社会に受け入れられるようになっていくためには、当事者が、この方法で家族になることに真の自信を持ち、子どもたちに事実を話し、オープンにしていくことが大切だと考えています。
それには、夫婦、子ども、ドナー、この三者の福祉と権利が守られていることが重要です。夫婦に寄り添い過ぎると、子どもが疎かになり、子どもに寄り添い過ぎるとドナーが疎かになります。
そして、ドナーに寄り添い過ぎると、子どもと夫婦が疎かになります。
三者には、それぞれ正義があり、私たちのクリニックではそのバランスを保ち、透明性が高く、家族の幸せとドナーの幸せが守られるようバックアップをしながら進めています。
さまざまな家族の形があることを認め合える社会となるために、この医療を提供する私たちも「当事者」として取り組んでいます。
はらメディカルクリニックでは、IVFーD(ドナー精子による体外受精)を2022年からスタートさせています。
ドナー精子は、匿名性ではなく、血液型の一致も夫婦ごとの判断になります。
より透明性の高い医療提供になるよう「提供精子による生殖補助医療の実施要項」を作成し、見直しながら進めていこうと努めています。
はらメディカルクリニック 鴨下 桂子 先生

経歴
- 2007年
- 東京医科大学医学部医学科卒業
- 2009年
- 東京慈恵医科大学産婦人科教室入局
- 2010年
- 東京慈恵会医科大学産婦人科教室助教
- 2012年
- 東京慈恵会医科大学附属病院
生殖内分泌外来 - 2014年
- 聖マリアンナ医科大学産婦人科教室にて、卵巣組織凍結、がん・生殖医療の臨床及び基礎研究に従事
- 2016年
- 東京慈恵会医科大学付属病院にて生殖内分泌外来、がん・生殖医療の外来担当
- 2020年
- 国立がん研究センター東病院にてがん・生殖医療外来を新設、専任
- 2021年
- 9月よりはらメディカルクリニック勤務
資格
医学博士(聖マリアンナ医科大学 2018年取得)
日本産科婦人科学会認定 産婦人科専門医
日本生殖医学会認定 生殖医療専門医





























